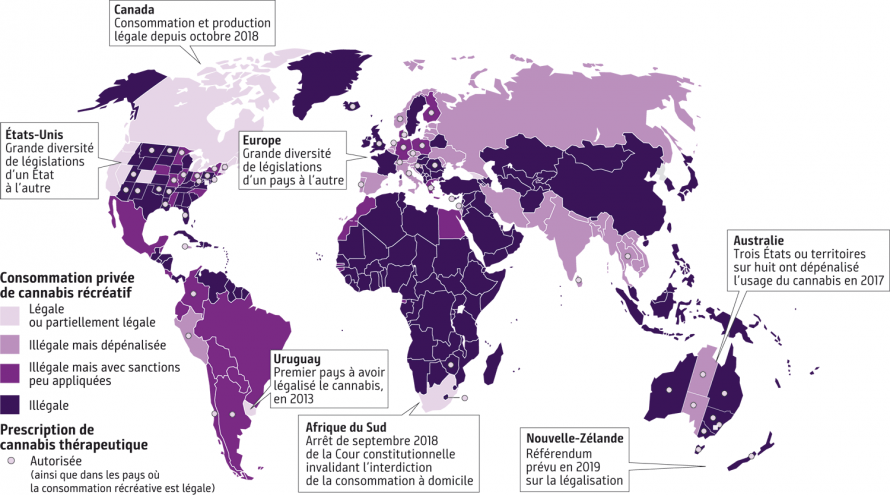
– Suite à l’avis favorable de l’Agence nationale de sécurité du médicament (ANSM) en juillet 2019, les premières expérimentations de l’usage médical du cannabis thérapeutique en France ont été autorisées par un décret publié par le ministère de la Santé et devront commencer avant mars 2021 pour 3 000 patients souffrant de maladies graves (épilepsie, douleurs neuropathiques, sclérose en plaques…). Ils seront traités pendant 2 ans avec du cannabis thérapeutique sous forme d’huiles, de gélules ou de fleurs séchées à vaporiser (le cannabis à fumer ne sera pas disponible dans ce protocole), dans « un cadre très contrôlé et limité ». Qu’appelle-t-on cannabis thérapeutique ? Quels sont ses bienfaits ? Pour qui est-il indiqué ? Sous quelle forme ? Quels sont les effets secondaires ? A-t-on le droit de s’en procurer ? Le point sur la légalisation en France.
Définition : qu’est-ce que le cannabis médical ou thérapeutique ?
Le cannabis médical répond à des standards pharmaceutiques, il est prescrit par des médecins et délivré par des pharmaciens. « On parle ici de produits qui ont des niveaux de preuve suffisant et qui relèveront de la classe des stupéfiants comme la morphine », précise le Pr Nicolas Authier, médecin psychiatre, spécialisé en pharmacologie et addictologie, Chef de service de Pharmacologie médicale et du Centre d’Evaluation et de Traitement de la Douleur du CHU de Clermont-Ferrand.
Le CBD (cannabidiol) et le THC (tetrahydrocannabinol) sont les deux principaux composants du cannabis qui ont été étudiés mais le cannabis est un mélange complexe de substances. « Le cannabis est un terme un peu générique qui recouvre des plantes très différentes par leur composition et contiennent de nombreuses molécules différentes, dont certaines, seules ou associées ont des vertus thérapeutiques, explique le Pr Authier. Lorsque l’on parle cannabis médical, on parle non pas d’une substance isolée mais d’une association de molécules dans une indication précise. On fabrique des médicaments très différents les uns des autres de par leur composition. Ils ont ainsi des intérêts thérapeutiques et des profils différents. »
Dans ces indications, non seulement la composition est maîtrisée mais le mode d’administration, la posologie et les risques le sont aussi. « Il n’est en aucun cas question de commercialiser des joints pour se soigner », tient à souligner le Pr Authier.
Par ailleurs, il y a eu une évolution dans les termes officiellement évoqués. On a parlé en premier lieu de « cannabis à visée thérapeutique » pour adopter ensuite le terme de « cannabis médical ». « Ceci permet de parler de la finalité d’usage, explique le Pr Authier, et non d’affirmer, peut-être parfois abusivement, les capacités de ce cannabis à soigner. Ce terme permet de s’opposer à celui de « cannabis non médical » qui a d’autres finalités d’usage : usage festif ou usage auto-thérapeutique. »
Qu’est-ce que le CBD ?
« Le CBD (cannabidiol) est une substance issue du cannabis ayant un effet thérapeutique intéressant pour différentes indications : douleurs, épilepsie…. Elle fait l’objet de nombreux travaux de recherche en médecine », explique le spécialiste. Cependant, cette substance a été récupérée par certains acteurs qui se positionnent davantage sur un versant économique autour du cannabis et visant à développer ce qu’ils appellent le « cannabis bien-être ». Il s’agit de produits qui contiendraient majoritairement du CBD. Ils ne peuvent normalement pas être commercialisés en France sauf si le cannabidiol est d’origine purement synthétique. « On est davantage ici dans une stratégie économique que dans une réelle stratégie autour de la santé même si cela se raccroche parfois à des allégations thérapeutiques mais sans aucun fondement démontré, signale le Pr Authier. Ce sont souvent des produits très chers, dont on ne maîtrise pas la qualité, qui peuvent aller de la cosmétologie à certains produits vendus comme des produits apaisants… La frontière avec le médical n’est pas toujours évidente pour le grand public. »
Expérimentation en France : premier essai en 2020
L’Assemblée nationale a autorisé le 25 octobre 2019 une expérimentation de l’usage médical du cannabis. Le vote fait suite à un amendement proposé par Olivier Véran, député La République en marche et neurologue de profession, dans le cadre du projet de loi de budget de la Sécurité sociale (PLFSS) pour 2020. Cette expérimentation, à laquelle l’Agence nationale de sécurité du médicament (ANSM) s’est montrée favorable en juillet 2019, devait débuter en septembre 2020, mais a finalement été reportée en raison de la pandémie de coronavirus. Un décret publié le 9 octobre 2020 par le Ministère de la Santé a autorisé l’expérimentation du cannabis thérapeutique dans un cadre « très limité et contrôlé ». L’expérimentation doit commencer avant mars 2021 et concerner 3 000 patients traités pendant deux ans. Pendant cette expérimentation, des évaluations détermineront si l’utilisation du cannabis thérapeutique est pertinente ou pas. Pour cette expérimentation, la France pourrait avoir recours à des producteurs étrangers pour se fournir comme la loi française interdit la culture des plants avec plus de 0.2% de THC. Près de 3000 personnes atteintes de maladies graves comme la sclérose en plaques consommeront du cannabis sous forme d’huile ou de fleurs séchées. « Afin de faire un suivi exhaustif des patients inclus dans l’expérimentation, un registre électronique permettra d’enregistrer et de suivre la totalité de ces patients » précise l’Agence du médicament. Ce registre sera renseigné par les prescripteurs, les pharmaciens et les patients (avec la possibilité d’intégrer le personnel infirmier). En plus du registre, une étude complémentaire qui portera sur un plus petit nombre de patients (mais figurant dans le registre) sera mise en place et réalisée par une équipe de recherche.
L’expérimentation doit être menée dans plusieurs centres hospitaliers en France. La délivrance se fera d’abord dans les pharmacies des hôpitaux. Le but de l’expérimentation actuelle est d’évaluer le dispositif d’accès au cannabis médical et non l’efficacité du cannabis médical même si des premières données cliniques françaises seront collectées.
Pour qui est-il indiqué ?
Depuis le 10 septembre 2018, un Comité Scientifique Spécialisé Temporaire (CSST), mis en place par l’ANSM,évalue « la pertinence et la faisabilité de la mise à disposition du cannabis thérapeutique en France ». Selon ces experts, le cannabis thérapeutique aurait plusieurs intérêts thérapeutiques :
La première indication du cannabis à visée médicale est la douleur, notamment les douleurs chroniques, qui représentent près de la moitié des indications à travers le monde.
Il peut être indiqué dans le cadre de maladies neurologiques comme spasticité douloureuse dans la sclérose en plaques ou dans les séquelles de l’AVC.
Le cannabis à visée médicale est également utilisé en soins palliatifs dans la prise en charge du cancer notamment comme stimulant de l’appétit afin d’éviter la perte de poids.
Il peut être indiqué dans des formes d’épilepsie résistantes aux médicaments.
« À chaque indication, cela vient en complément des autres traitements et non en remplacement, précise le Pr Authier. Ce sont des traitements adjuvants qui visent à améliorer la prise en charge et la qualité de vie du patient ». Entre 300 000 et un million de personnes en France pourraient être concernées, selon les chiffres des associations de patients.
Prescription
C’est le médecin qui prescrit le cannabis thérapeutique sur des ordonnances sécurisés qui sont utilisées pour prescrire les médicaments stupéfiants comme la morphine.
Sous quelle forme ?
Pendant l’expérimentation, le cannabis thérapeutique sera administré sous forme d’huiles, de gélules ou de fleurs séchées à vaporiser. Le cannabis à fumer ne sera en revanche pas disponible dans ce protocole.
Bienfaits et efficacité
En France, cinq indications ont été retenues, du fait d’un niveau de preuve élevé dans la littérature scientifique :
La douleur neuropathique liée à des altérations fonctionnelles ou à des lésions des nerfs.
Les contractions musculaires douloureuses dans la sclérose en plaques ou post-AVC.
L’épilepsie résistante aux médicaments.
Les complications liées aux cancers et aux traitements anti-cancéreux (nausées, vomissements, perte de poids…).
Les situations palliatives.
Effets secondaires
Les effets secondaires du cannabis médical sont bien connus : ils sont principalement d’ordre neuro-psychiatriques et liés au THC : somnolence, crise d’angoisse, état paranoïaques mais aussi pour un usage prolongé un risque de dépendance… Il peut aussi y avoir des effets secondaires d’ordre cardiovasculaire comme des modifications de tension ou du rythme cardiaque… Ces effets secondaires dépendront bien sûr de la composition du médicament spécifique.
Contre-indications
Les contre-indications dépendent de la composition des produits et des antécédents des patients. Lorsque le patient présente un terrain cardiovasculaire à risque, il est contre-indiqué de lui prescrire des médicaments contenant du THC. De même, le THC ne saurait être prescrit à des patients qui souffrent d’une pathologie psychiatrique ou troubles anxieux sévères.
Prix et remboursement en France
Le cannabis médical sera gratuit pour les patients pendant les 24 mois que va durer l’expérimentation. Ensuite, la question du remboursement n’a pas encore été tranchée et son taux de remboursement sera à décider en fonction de ses bénéfices sanitaires et de ses coûts.
Peut-on cultiver du cannabis en France à des fins médicale ?
Absolument pas. Même durant l’expérimentation du cannabis à usage médical, l’article R.5132-86 du Code de la Santé Publique s’applique et maintient un principe d’interdiction de la culture du cannabis, y compris à des fins thérapeutiques, insiste l’Agence du médicament.
Entretien effectué par la journaliste Laure Dasinieres le 27/11/20